Jasne jest, że w przypadku wielu chorób zakaźnych udało się uzyskać odporność zbiorowiskową przy pomocy szczepień (czym jest odporność zbiorowiskowa przeczytać można TUTAJ, jednak kontrowersyjne pozostaje czy w przypadku COVID-19 jej osiągnięcie jest realne.
W artykule Christie Aschwanden w czasopiśmie Nature autorka przedstawia pięć istotnych problemów, które mogą sprawić, że osiągnięcie odporności zbiorowiskowej w przypadku COVID-19 pozostanie w sferze mitów. Oto one:
I. Nie jest jasne czy szczepionki chronią przed przenoszeniem wirusa.
Autorka wykazuje, że nie ma dowodów na to, że w istotnym stopniu obecne szczepionki blokują infekcję i tym samym ograniczają transmisję wirusa.
Ten argument Autorki nie jest już w pełni aktualny (tekst był publikowany 18 marca 2021 roku gdy trwały prężnie prowadzone w tym zakresie badania). Już kilka tygodni później zaczęły spływać dane, które wskazują, że szczepionki chronią przed przenoszeniem wirusa. Aktualne jednak pozostaje pytanie: w jakim stopniu i czy wszystkie?
Już w kwietniu Public Health England przedstawiło wyniki dużego badania dotyczącego przenoszenia wirusa COVID-19, w którym wzięło udział ponad 365 000 gospodarstw domowych z członkami zaszczepionymi i niezaszczepionymi. Stwierdzono, że szczepienie szczepionką firmy Pfizer lub AstraZeneca zmniejsza szanse na dalsze przenoszenie wirusa o 40-60%.
Moderna już na etapie badań klinicznych zbierała dane odnośnie powstrzymywania, nawet bezobjawowych, zakażeń. Dane wskazują na mniej chorych w grupie zaszczepionych niż w tej, która otrzymała placebo. Wśród wyjściowo ujemnych (zdrowych) uczestników, 14 w grupie szczepionki i 38 w grupie placebo miało dowody zakażenia SARS-CoV-2 po podaniu drugiej dawki, bez objawów COVID-19. W grupie szczepionkowej było około 2/3 mniej wymazów dodatnich niż w grupie placebo w porównaniu z grupą placebo w momencie przed podaniem drugiej dawki, co sugeruje, że niektórym bezobjawowym zakażeniom można zapobiegać już po podaniu pierwszej dawki.
Firma Johnson & Johnson przedstawiła również dane od prawie 3 000 uczestników badania fazy trzeciej, którzy zostali przebadani dwa miesiące po szczepieniu, aby sprawdzić, czy mają przeciwciała pochodzące z nowej infekcji od czasu szczepienia. Te wstępne dane wskazują na 74-procentową redukcję bezobjawowych infekcji.
Izraelskie badania wskazują z kolei co może być przyczyną takiego stanu rzeczy. Naukowcy zidentyfikowali prawie 5000 przypadków zakażenia u wcześniej zaszczepionych osób i określili jak wiele wirusa było obecne w ich wymazach z nosa. W porównaniu osobami nieszczepionymi, ilość wykrytego wirusa była znacznie niższa u osób, które się zaszczepiły. Hiszpańscy oraz brytyjscy badacze wskazują, że większa ilość wirusa w nosie wiąże się z większą zakaźnością i zwiększonym ryzykiem dalszego przenoszenia wirusa, zatem jest to dobry wskaźnik do badań.

Dane podsumowane oraz udostępnione w formie grafiki na portalu twitter przez Monicę Ghandi, profesora medycyny na Uniwersytecie Kalifornijskim (UCSF) wskazują badania, w których wyniku rozumiemy już, że szczepienie znacząco zmniejsza liczbę, nawet bezobjawowych, zakażeń, tym samym pomaga hamować transmisję wirusa.
Podsumowując, aktualne dane sugerują, że w przypadku wszystkich czterech szczepionek dopuszczonych przez Europejską Agencję Leków i obecnych w Polsce w istotnej mierze chronią one przed infekcją i przenoszeniem wirusa.
II. Wprowadzenie szczepionek jest nierównomierne
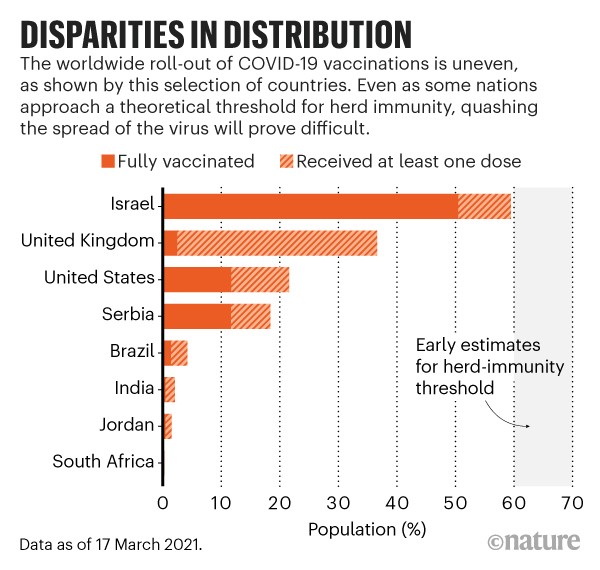
Autorka wskazuje, że w czasach ogromnej migracji poziomej nie wystarczy by populacja danego kraju była wszczepiona by uzyskać odporność populacyjną. Jak twierdzi Shweta Bansal, biolog matematyczny z Uniwersytetu Georgetown w Waszyngtonie: „Żadna społeczność nie jest wyspą, a krajobraz odporności, który ją otacza, naprawdę ma znaczenie”. Spójrzmy na dane z marca dotyczące Izraela i jego sąsiadów. Izrael w połowie marca 2021 posiadał w pełni wszczepione ponad 50% populacji. Zaś sąsiedzi Izraela: Liban, Syria, Jordania i Egipt nie zaszczepiły jeszcze nawet 1% swojej populacji. Autorka przekonuje, że taka sytuacja miała miejsce w przypadku odry, gdy jedynie lokalna odporność na szczepienia spowodowała powstanie niewielkich ognisk choroby. Nawet w przypadku kraju o wysokich wskaźnikach szczepień, takiego jak Izrael, jeśli okoliczne kraje nie zrobiły tego samego i populacje są w stanie się mieszać, pozostaje potencjał nowych ognisk.
Drugim wątkiem w ramach tej płaszczyzny jest, poruszane przez Autorkę, szczepienie dzieci, jak wskazuje, na przykład w Stanach Zjednoczonych 24% ludzi ma mniej niż 18 lat (według danych ze spisu powszechnego z 2010 r.). Jeśli większość osób poniżej 18 roku życia nie może otrzymać szczepionki, 100% osób powyżej 18 roku życia będzie musiało zostać zaszczepionych, aby osiągnąć 76% odporności w populacji.
Szczepienia dla dzieci nie są jeszcze w pełni dostępne, choć trwają pracę nad takimi szczepionkami, które prowadzi Sinovac, Oxford- AstraZeneca Pfizer i Moderna, a CDC już zaleca przyjmowanie szczepionki Pfizer-BioNTech dla dzieci powyżej 12 roku życia.
Poniższa grafika ilustruje jak bardzo nierównomiernie rozkładają się szczepienia.
III. Mogą powstawać nowe warianty wirusa
Im więcej osób zaraża wirus, tym większe są szanse na jego mutację. Może to zwiększyć ryzyko przenoszenia się choroby, zmniejszyć skuteczność szczepionek i utrudnić kontrolowanie pandemii w dłuższej perspektywie. Co więcej nowe warianty SARS-CoV-2 mogą być bardziej zaraźliwe i w większym stopniu odporne na szczepionki.
Dodatkowo możliwe jest wytworzenie się tzwn. presji selektywnej, co faworyzowałoby warianty zdolne do zarażenia osób, które zostały uodpornione.
Zatem szczepienia należy traktować także w perspektywie wyścigu z czasem, im szybsze wszczepienie zdecydowanej większości populacji tym mniejsza szansa na pojawienie się nowych wariantów. Jeśli szczepienia będą postępować wolno, jest szansa, że nie nadążymy jako społeczeństwa za nowymi wariantami co sprawi, że odporność zbiorowiskowa nie będzie mogła zaistnieć.
IV. Odporność może nie trwać wiecznie
Autorka wskazuje, że nie wiemy dokładnie jak długo utrzymuje się odporność po szczepionce oraz po przebyciu COVID-19, stąd nie ma gwarancji, że gdy proces wszczepienia danej populacji będzie się kończyć to zaszczepieni na początku nie będą już mieli pierwotnej odporności.
Jak wskazuje Gavi, 1 kwietnia firmy Pfizer i BioNTech potwierdziły, że odporność po ich szczepionce RNA jest silna (91,3% skuteczności) sześć miesięcy po drugiej dawce. Podobnie, dowody dotyczące szczepionki Moderna wykazują 94% skuteczność po sześciu miesiącach od podania drugiej dawki. To dopiero pierwszy krok, gdyż dalej gromadzone są dane na ten temat i nie można jeszcze przesądzić jednoznacznie ile trwa taka odporność.
Jak wynika z badań opublikowanych w czasopiśmie Science, naturalna odporność może utrzymywać się nawet przez osiem miesięcy. Odporność poszczepienna może być czasem silniejsza i trwalsza, ale nie ma co do tego pewności.
Jak informuje Healthline, w badaniu opublikowanym w The New England Journal of Medicine, naukowcy z Islandii przebadali 1107 osób, które wyzdrowiały z powodu COVID-19 i uzyskały pozytywny wynik testu na obecność przeciwciał. W ciągu 4 miesięcy stwierdzili, że poziom przeciwciał COVID-19 nie zmniejszył się. Z kolei badanie opublikowane w czasopiśmie Immunity wykazało, że ludzie, którzy wyleczyli się nawet z łagodnych przypadków COVID-19, wytwarzają przeciwciała przez co najmniej 5 do 7 miesięcy, a może to trwać znacznie dłużej. Ich zespół przebadał prawie 30 000 osób w Arizonie od 30 kwietnia 2020 r., krótko po tym, jak opracowano test z krwi na obecność SARS-CoV-2.
V. Szczepionki sprawiają, że zwiększamy poziom naszych interakcji
Niestety po zaszczepieniu w widoczny sposób zmienia się nasze zachowanie. Nie chodzi jednak o to, że szczepionka działa na nasze geny czy o inne podobne fake newsy (patrz: materiał o rodzajach szczepionek), ale o to, że ludzie gdy czują się bezpieczniej, to dynamicznie wzrasta poziom ich interakcji z innymi ludźmi.
Dla wielu może być to bardzo przygnębiająca informacja, ale to interwencje niefarmakologiczne będą nadal odgrywać kluczową rolę w ograniczaniu liczby przypadków COVID-19. Tak twierdzi cytowana w materiale Sara Del Valle, epidemiolog matematyczny i obliczeniowy w Narodowym Laboratorium Los Alamos w Nowym Meksyku. Jej zdaniem chodzi o to, aby przerwać drogę przenoszenia choroby, a ograniczenie kontaktów społecznych i kontynuowanie zachowań takich jak noszenie maseczek, może pomóc w ograniczeniu rozprzestrzeniania się nowych wariantów podczas wprowadzania szczepionek.
Cytowany w materiale profesor Dvir Aran, naukowiec zajmujący się danymi biomedycznymi w Technion – Israel Institute of Technology w Hajfie twierdzi, że „Szczepionka nie jest kuloodporna. Wyobraźmy sobie, że szczepionka zapewnia 90% ochrony: Jeśli przed szczepionką spotkałeś co najwyżej jedną osobę, a teraz dzięki szczepionkom spotkasz dziesięć osób, wracasz do punktu wyjścia”.
Zatem, czy odporność zbiorowiskowa w przypadku COVID-19 jest możliwa?
Konkluzją artykułu nie jest jednak to, że masowe szczepienia nie mają sensu, a jak przekonuje cytowany w artykule Stefan Flasche, epidemiolog z London School of Hygiene & Tropical Medicine sama szczepionka jest “absolutnie zdumiewającym osiągnięciem”.
Uznając jednak znaczną część argumentacji za przekonywającą trzeba zdać sobie sprawę z dwóch kwestii. Pierwszą jest to , iż przekonanie, że osiągniecie odporności grupowej to tylko kwestia czasu i prędzej lub później się „naturalne” uda, to mit. Chociażby wzięcie pod uwagę argumentu dotyczącego rozwoju nowych wariantów pokazuje, że to wyścig z chorobą i czasem, na który wpływa wiele czynników.
Drugą kwestią jest to, że Autorka niezwykle celnie i w przekonujący sposób wskazuje, że rozpoczęcie i dalszy rozwój procesu szczepień choć jest warunkiem koniecznym to nie jest wystarczający dla wytworzenia odporności zbiorowiskowej, a w konsekwencji pokonania pandemii i powrotu do normalności.
Jeśli o uzyskaniu odporności zbiorowiskowej rządzący jak i członkowie danych społeczeństw chcą myśleć na poważnie, to może się to wiązać z serią niepopularnych decyzji. W takim wypadku ważne jest jak najszybsze wszczepienie jak największych części populacji by ograniczyć powstawanie nowych wariantów, zachowywanie środków ostrożności w kontaktach międzyludzkich (w tym maseczek i dystansu społecznego), zadbanie przez rządy o wsparcie dla krajów, które nie mają wystarczających środków by masowo szczepić swoje populacje oraz zapewnienie osobom, które przeszły chorobę możliwość zaszczepienia się celem ugruntowania nabytej odporności. Nawet przy wykonaniu tych kroków walka o uzyskanie odporności populacyjnej nie jest jeszcze przesądzona, lecz jak wskazują m.in. naukowcy z Johns Hopkins Bloomberg School of Public Health ten cel jest możliwy do osiągnięcia.
Kacper Nowina – Konopka






